Χειρουργικές Γυναικολογικές Επεμβάσεις
Συνήθη γυναικολογικά προβλήματα που αντιμετωπίζονται χειρουργικά
Οι ενδομητρικοί πολύποδες είναι καλοήθεις όγκοι του βλεννογόνου της ενδομήτριας κοιλότητας. Αφορούν εντοπισμένες διογκώσεις συνδετικού ιστού και αδένων γύρω από αιμοφόρο αγγείο. Μπορεί να είναι ένας ή περισσότεροι σε αριθμό και να ποικίλουν σε μέγεθος από λίγα χιλιοστά έως κάποια εκατοστά. Μπορεί να είναι επίπεδοι σε σχήμα, είτε να εξέχουν με μακρύ μίσχο.
Αν και στις περισσότερες περιπτώσεις είναι καλοήθεις σε λίγες περιπτώσεις μπορεί να αποτελούν την πρώτη εκδήλωση του καρκίνου της μήτρας και για αυτό δεν είναι ασφαλής η παραμονή τους εντός του ενδομητρίου. Ο κίνδυνος κακοήθειας είναι χαμηλός στις γυναίκες αναπαραγωγικής ηλικίας όμως αυξάνεται με την ηλικία. Επίσης οι πολύποδες μπορεί να δυσχεράνουν τη σύλληψη.
Η επεμβατική υστεροσκόπηση είναι η απόλυτη ένδειξη για την αφαίρεσή τους.
Η υστεροσκοπική αφαίρεσή τους αυξάνει τη γονιμότητα, μειώνει τις αποβολές της κύησης και μειώνει τη ροή του αίματος σε γυναίκες με βαριές περιόδους (μηνορραγία ή την ανώμαλη αιμορραγία).
Τα ινομυώματα είναι οι πιο συχνοί καλοήθεις όγκοι, που αναπτύσσονται στη μήτρα. Προέρχονται από το μυομήτριο, από τον ινώδη ιστό της μήτρας – ινομυώματα ή τις λείες μυϊκές ίνες – λειομυώματα. Η αιτιολογία τους παραμένει άγνωστη, η ανάπτυξή τους όμως σχετίζεται με τα επίπεδα των οιστρογόνων που κυκλοφορούν στο αίμα της γυναίκας. Έτσι, σπάνια αναπτύσσονται πριν από την ηλικία των 20 ετών, ενώ το μέγεθός τους μειώνεται μετά την εμμηνόπαυση. Αντίθετα το μέγεθός τους αυξάνει σε καταστάσεις που συνοδεύονται από υψηλό επίπεδο οιστρογόνων στο σώμα της γυναίκας, όπως είναι η κύηση, η αναπαραγωγική ηλικία, η διέγερση των ωοθηκών, και η χορήγηση εξωγενώς οιστρογόνων.
Τα ινομυώματα εμφανίζονται συνήθως ως σκληροί, στρογγυλοί και καλά διαχωρισμένοι όγκοι του τοιχώματος της μήτρας. Μπορεί να είναι από μερικά εκατοστά μέχρι τεράστιοι όγκοι. Ο αριθμός τους ποικίλλει, από έναν ή περισσότερα. Η θέση τους ποικίλλει, που μπορεί να είναι ενδοκοιλοτικά, υποβλεννογόνια, ενδοτοιχωματικά, υπορογόνια, να επικάθονται σαν κορώνα στην επιφάνεια της μήτρας ή μισχωτά ινομυώματα. Για τον λόγο αυτό η συμβουλευτική για κάθε ασθενή είναι διαφορετική, γιατί καμία ασθενής δεν έχει τον ίδιο αριθμό, την ίδια θέση και το ίδιο μέγεθος ινομυωμάτων. Στη συμβουλευτική σημαντικό ρόλο παίζει επίσης η ηλικία της ασθενούς, η θέληση διατήρησης ή όχι της γονιμότητας και η παρουσία ή όχι συμπτωμάτων στη γυναίκα.
Τα συμπτώματα περιλαμβάνουν βαριά μηνορραγία σε αυτά που αγγίζουν την κοιλότητα ή βρίσκονται εντός αυτής, πυελικό πόνο αν είναι μεγάλα σε μέγεθος, συχνή ούρηση αν ασκούν πίεση στην ουροδόχο κύστη και δυσκολία στη σύλληψη αν είναι ενδοκοιλοτικά ή μεγάλα ενδοτοιχωματικά.
Όταν και εφόσον συστήνεται χειρουργική αφαίρεση, αυτή μπορεί να γίνει είτε λαπαροσκοπικά είτε ρομποτικά. Τα υποβλεννογόνια ινομυώματα μπορούν να αφαιρεθούν υστεροσκοπικά με ακρίβεια και ασφάλεια. Η υστεροσκοπική αφαίρεσή τους αυξάνει τη γονιμότητα, μειώνει τις αποβολές της κύησης και μειώνει και τη ροή του αίματος σε γυναίκες με βαριές περιόδους (μηνορραγία)
Μια κύστη της ωοθήκης είναι ένας σάκος ή θύλακας γεμάτος με υγρό ή άλλο ιστό, που σχηματίζεται μέσα ή πάνω στην ωοθήκη. Οι κύστεις στις ωοθήκες αποτελούν ένα εξαιρετικά συχνό φαινόμενο και σε μικρό ποσοστό αποτελούν κίνδυνο για την υγεία της γυναίκας.
Οι περισσότερες γυναίκες με κύστη στην ωοθήκη δεν έχουν συμπτώματα και η κύστη αυτή ανακαλύπτεται συνήθως τυχαία στα πλαίσια μιας λεπτομερούς γυναικολογικής εξέτασης ή σε κάποιο υπερηχογράφημα ρουτίνας.
Ωστόσο μερικές κύστεις ενδέχεται να προκαλούν κάποια συμπτώματα, μερικές φορές σοβαρά. Τα συμπτώματα που μπορούν να προκαλέσουν οι κύστεις των ωοθηκών περιλαμβάνουν:
- Πόνο στην κοιλιακή χώρα, πόνο στη διάρκεια της περιόδου
- Αίσθημα βάρους
- Σοβαρό πόνο από συστροφή ωοθήκης ή ρήξη της κύστης
- Διόγκωση της κοιλιάς,
- Διαταραχές της εμμήνου ρύσεως και ανώμαλες αιμορραγίες της μήτρας
- Ενδοκρινολογικές διαταραχές (διαταραχές του κύκλου, πρώιμη εμφάνιση ήβης στα νεαρά κορίτσια, ανωμαλία ή και απουσία περιόδου, αρρενοποίηση).
Όταν η κύστη της ωοθήκης χαρακτηρίζεται ως απλή και το μέγεθός της είναι κάτω από 4 εκ, τότε συνήθως αποφασίζεται η απλή παρακολούθηση της με υπερηχογράφημα. Αυτές είναι οι λειτουργικές κύστεις και συνήθως εξαφανίζονται εντός 2-3 μηνών.
Κύστεις οι οποίες δεν εξαφανίζονται μετά την πάροδο 2-3 μηνών από την εμφάνισή τους χρειάζονται χειρουργική αφαίρεση. Υπάρχουν εξαρχής υπερηχογραφικά ευρήματα που ναι μεν συνηγορούν για καλοήθεια, αλλά χρήζουν χειρουργικής αφαίρεσης γιατί δεν θα εξαφανιστούν, όπως ενδομητριωτικές κύστεις, δερμοειδείς κύστεις, κυσταδένωμα ωοθήκης, κλπ. Η χειρουργική αφαίρεση γίνεται λαπαροσκοπικά.
Όταν υπάρχουν ύποπτα υπερηχογραφικά ευρήματα γίνεται χειρουργική αφαίρεση με λαπαροσκόπηση, του όγκου μετά ολόκληρης της ωοθήκης. Ο όγκος με την ωοθήκη μπαίνουν σε ειδική θήκη, γίνεται προσεκτική απομάκρυνση ώστε να μην υπάρξει διασπορά καρκινικών κυττάρων σε περίπτωση κακοήθους νεοπλασίας. Στη συνέχεια γίνεται ταχεία βιοψία της κύστης. Ανάλογα με το αποτέλεσμα της ταχείας βιοψίας, σε κάποιες περιπτώσεις, εφόσον χρειαστεί, η Δρ. Κάκκουρα, ενεργοποιεί εξειδικευμένη ομάδα, όπου με στενή συνεργασία τόσο κατά τη διάρκεια της επέμβασης, όσο και μετεγχειρητικά, καθορίζουν τα σχετικά θεραπευτικά πρωτόκολλα που θα ακολουθηθούν για κάθε περιστατικό. Η ομάδα αυτή στελεχώνεται εκτός από τη Δρ. Κάκκουρα, από ειδικό ογκοχειρουργό, από παθολόγους–ογκολόγους, ακτινοθεραπευτές και ειδικούς ιστοπαθολόγους.
Στην έκτοπη κύηση το γονιμοποιημένο ωάριο εμφυτεύεται εκτός του ενδομητρίου.
Η πιο συχνή θέση εντόπισης της εξωμητρίου εγκυμοσύνης είναι η σάλπιγγα (σαλπιγγική κύηση) σε ποσοστό περίπου 98%.
Η διάγνωση της έκτοπης κύησης και ειδικότερα στα αρχικά στάδια δεν είναι εύκολη κι αυτό γιατί τα συμπτώματά της είναι τα ίδια με μιας φυσιολογικής ενδομήτριας κύησης, όπως καθυστέρηση περιόδου, θετικό τεστ κύησης και κάποιες ασαφείς κοιλιακές ενοχλήσεις.
Η έγκαιρη διάγνωση είναι πολύ σημαντική κι αυτό γιατί μια καθυστέρηση μπορεί να προκαλέσει τη ρήξη της έκτοπης κύησης με συνοδό ενδοκοιλιακή αιμορραγία, κατάσταση ιδιαίτερα απειλητική για τη ζωή της γυναίκας.
Ο επαναλαμβανόμενος ποσοτικός προσδιορισμός της β-χοριακής γοναδοτροπίνης (β-HCG) σε συνδυασμό με τη διακολπική υπερηχογραφία και την κλινική εξέταση βάζουν τη διάγνωση της έκτοπης κύησης.
Η χειρουργική αντιμετώπιση έγκειται στην αφαίρεση του εξωμήτριου κυήματος και στην περίπτωση της σαλπιγγικής κύησης μπορεί να γίνει είτε με τομή της σάλπιγγας (σαλπιγγοτομή) και αφαίρεση του κυήματος είτε με αφαίρεση ολόκληρης της σάλπιγγας (σαλπιγγεκτομή) και γίνεται λαπαροσκοπικά. Επίσης, υπάρχει δυνατότητα να εγχυθεί τοπικά στο κύημα εντός της σάλπιγγας κυτταροστατικό, ώστε να νεκρωθεί το κύημα χωρίς να αφαιρεθεί η σάλπιγγα.
Συντηρητική θεραπεία με κυτταροστατικά μπορεί επίσης να χορηγηθεί κάτω από ορισμένες προϋποθέσεις-κριτήρια.
Η υστερεκτομή αποτελεί μία από τις συνηθισμένες χειρουργικές διαδικασίες. Μπορεί να είναι υφολική (παραμονή τραχήλου) ή ολική αφαίρεση της μήτρας, με ή χωρίς σαλπιγγοωοθηκεκτομή (αφαίρεση εξαρτημάτων). Πρόκειται για μία εγχείρηση μετά από την οποία η γυναίκα σταματάει να έχει έμμηνο ρύση και δεν μπορεί να μείνει έγκυος.
Η υστερεκτομή ενδέχεται να είναι αναγκαία σε μία από τις ακόλουθες περιπτώσεις:
- Ινομυώματα
- Ενδομητρίωση
- Αδενομύωση
- Σοβαρές μηνορραγίες που οδηγούν στην αναιμία και δεν ανταποκρίνονται σε άλλες συντηρητικές θεραπείες
- Πρόπτωση μήτρας
- Καρκίνος ενδομητρίου, τραχήλου, ωοθηκών
Ο τρόπος υστερεκτομής μπορεί να είναι
- με λαπαροτομή: τομή στην κοιλιακή χώρα και αφαίρεση μήτρας
- κολπική υστερεκτομή: Ήταν μέθοδος εκλογής παλαιότερα για την αντιμετώπιση της πρόπτωσης της μήτρας λόγω ταχύτερης ανάρρωσης σε σχέση με την κοιλιακή υστερεκτομή. Σήμερα για την πρόπτωση της μήτρας διενεργείται επίσης ρομποτική υστερεκτομή ούτως ώστε να γίνει ταυτόχρονη στήριξη του κολπικού κολοβώματος με πλέγμα πάνω στο ιερό οστό – ιεροκολποπηξία. Η τεχνική αυτή χρησιμοποιείται ώστε να αποφευχθεί η πιθανότητα πρόπτωσης του κολπικού κολοβώματος μετά από κολπική υστερεκτομή.
- Λαπαροσκοπική υστερεκτομή: Η υστερεκτομή διενεργείται με πολύ μικρές τομές στην κοιλιακή χώρα, ώστε αποφεύγονται οι μεγάλες μετεγχειρητικές ουλές. Μειώνονται σημαντικά οι μετεγχειρητικές επιπλοκές. Ο χρόνος νοσηλείας είναι μόνο μία ημέρα και η ανάρρωση είναι ταχύτερη και ανώδυνη, εν σχέση με τη λαπαροτομή.
- Ρομποτική υστερεκτομή: Ισχύουν όσα αναφέρθηκαν για τη λαπαροσκοπική προσέγγιση. Επιπλέον ο χειρουργός έχει μεγαλύτερη ευχέρεια χειρουργικών κινήσεων, σταθερή κάμερα, μεγαλύτερη μεγέθυνση και ευκρίνεια και ο χειρουργός στη ρομποτική προσέγγιση έχει τον έλεγχο – χειρίζεται ο ίδιος τόσο την κάμερα όσο και τα εργαλεία του. Έχει ένδειξη σε πιο δύσκολες περιπτώσεις, όπως π.χ. πολύ μεγάλη μήτρα λόγω πολλαπλών ευμεγέθων ινομυωμάτων ή πολλαπλές συμφύσεις από προηγούμενα χειρουργεία.
Η πυελική πρόπτωση οργάνων είναι μια κατάσταση που εμφανίζεται όταν οι μύες και οι σύνδεσμοι που υποστηρίζουν τα πυελικά όργανα μιας γυναίκας αποδυναμώνονται. Ως αποτέλεσμα, αυτά τα όργανα (μήτρα, κόλπος, τράχηλος, ουροδόχος κύστη, ουρήθρα ή παχύ έντερο) γλιστρούν από την κανονική τους θέση, μέχρι και να εμφανίζονται έξω από τον κόλπο.
Ορισμένες γυναίκες με πυελική πρόπτωση δεν έχουν συμπτώματα, εκτός από την ψηλάφηση του οργάνου που προπίπτει. Άλλες γυναίκες μπορεί να βιώνουν πυελικό ή κοιλιακό άλγος, πόνο κατά την επαφή, αίσθηση βάρους στα έξω γεννητικά όργανα, συχνοουρία, ακράτεια ούρων, αίσθημα ατελούς κένωσης της ουροδόχου κύστης, λοιμώξεις του ουροποιητικού, ασυνήθιστες κολπικές εκκρίσεις, δυσκοιλιότητα και διαταραχές κένωσης.
Ορισμένες μη χειρουργικές θεραπείες για την πυελική πρόπτωση μπορεί να περιλαμβάνουν ασκήσεις Kegel και / ή κολπικό πεσσό (συσκευή για την υποστήριξη της πυελικής περιοχής).
Η χειρουργική επέμβαση για την πυελική πρόπτωση περιλαμβάνει την τοποθέτηση χειρουργικού πλέγματος για τη συγκράτηση των προσβεβλημένων οργάνων στη φυσική τους θέση. Η διαδικασία αυτή γίνεται ρομποτικά.
Γυναικολογικός καρκίνος είναι κάθε καρκίνος που ξεκινά από ένα από τα αναπαραγωγικά όργανα. Οι πιο συνηθισμένες εντοπίσεις είναι στον τράχηλο της μήτρας, στο ενδομήτριο και στις ωοθήκες. Σπανιότερα αφορά στις σάλπιγγες, στον κόλπο και στο αιδοίο. Κάθε μορφή καρκίνου έχει διαφορετικά συμπτώματα και προδιαθετικούς παράγοντες.
Οι γυναίκες ενθαρρύνονται να γίνεται τακτική γυναικολογική εξέταση κάθε χρόνο που περιλαμβάνει γυναικολογική εξέταση, τεστ Παπανικολάου και γυναικολογικό υπερηχογράφημα, καθώς η θεραπεία είναι πιο αποτελεσματική όταν ο καρκίνος είναι σε πρώιμο στάδιο.
Παρουσία ενός από τα ακόλουθα συμπτώματα, ασυνήθιστη κολπική αιμορραγία, κηλίδες ή εκκρίσεις, κοιλιακό άλγος, φούσκωμα στην κοιλιά και ανεξήγητη απώλεια βάρους, θα πρέπει να οδηγήσει την ασθενή για γυναικολογική εξέταση.
Με βάση τη θέση του όγκου και το στάδιο του καρκίνου, μπορεί να προταθεί η αφαίρεση της μήτρας και των γειτονικών ιστών (ολική υστερεκτομή) και η αφαίρεση των ωοθηκών και των σαλπίγγων. Σε κάποιους καρκίνους συνίσταται πυελικός λεμφαδενικός καθαρισμός (καρκίνος ωοθηκών, ενδομητρίου) ή / και παρααορτικός λεμφαδενικός καθαρισμός (καρκίνος ωοθηκών).
Στο πλαίσιο της ολιστικής ή ολοκληρωμένης αντιμετώπισης ασθενών με γυναικολογικό καρκίνο, έχει δημιουργηθεί ειδική ογκοχειρουργική ομάδα, που στελεχώνεται εκτός από τη Δρ. Κάκκουρα και από τον ειδικό ογκοχειρούργο Δρ. Άγγελο Σιούτα, Διευθυντή της Ογκοχειρουργικής Κλινικής του Πανεπιστημιακού Νοσοκομείου Karolinska στη Στοκχόλμη, με τεράστια εμπειρία στα χειρουργεία καρκίνου. Η ομάδα υποστηρίζεται από ειδικό ιστοπαθολόγο, ενώ υπάρχει και πλήρης συνεργασία με τους παθολόγους-ογκολόγους των ογκολογικών κέντρων στην Κύπρο.

Πώς επιλέγουμε το είδος χειρουργικής αντιμετώπισης των γυναικολογικών παθήσεων;
Οι επιλογές θεραπείας για τις γυναικολογικές παθήσεις εξαρτώνται συνήθως από τα εξής:
- τον τύπο της πάθησης,
- το στάδιο ή τη σοβαρότητά της,
- τη γενική υγεία της ασθενούς,
- τις προσωπικές προτιμήσεις της ασθενούς και
- την ηλικία.
Η υστεροσκόπηση και οι λαπαροσκοπικές χειρουργικές επεμβάσεις, καθώς και οι χειρουργικές επεμβάσεις υποβοηθούμενες από ρομποτική, συνδέονται με μικρότερη νοσοκομειακή περίθαλψη, γρηγορότερη ανάκαμψη του ασθενούς, λιγότερη απώλεια αίματος, λιγότερη μόλυνση και αυξημένη ικανοποίηση του ασθενούς.

Χειρουργικές επιλογές
Οι γυναικολογικές παθήσεις που χρήζουν χειρουργικής επέμβασης πρέπει να εξατομικεύονται και αξιολογούνται ανά περιστατικό, ώστε να αποφασίζεται η πιο σωστή μέθοδος χειρουργικής αντιμετώπισης.
Οι επιλογές χειρουργικής αντιμετώπισης γυναικολογικών παθήσεων είναι οι εξής:
Η αφαίρεση των ενδοκοιλοτικών βλαβών (πολύποδες, ινομυώματα, διαφράγματα, συμφύσεις) γίνεται με την εισαγωγή κάμερας εντός της κοιλότητας της μήτρας που επιτρέπει στον χειρουργό να έχει οπτική επαφή της κοιλότητας της μήτρας. Αυτό πραγματοποιείται με ένα ειδικό επεμβατικό υστεροσκόπιο που χρησιμοποιεί ηλεκτρική ενέργεια.
Στην ανοιχτή χειρουργική επέμβαση, ο γιατρός διενεργεί τομή στην κοιλιά. Το ακριβές μέγεθος της τομής εξαρτάται από τον τύπο της επέμβασης που εκτελείται. Η ανοιχτή χειρουργική επέμβαση ονομάζεται επίσης λαπαροτομή.
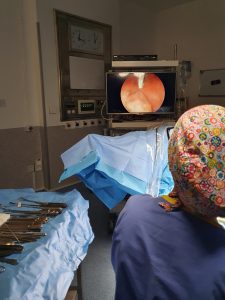
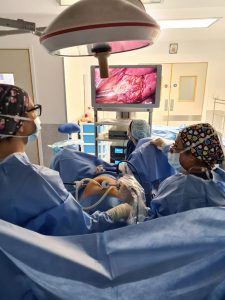
Στη λαπαροσκόπηση ο χειρουργός διενεργεί τρεις μικρές τομές, μία στον ομφαλό και δύο εκατέρωθεν του ομφαλού. Εισάγεται αέριο στην κοιλιά. Δια της τομής του ομφαλού εισάγεται κάμερα όπου απεικονίζεται το εσωτερικό της κοιλιάς σε οθόνη μπροστά στον χειρουργό. Οι χειρουργικές λαβίδες εισάγονται μέσω των εκατέρωθεν τομών μήκους 5 εκατοστών η κάθε μία. Η όλη επέμβαση διεξάγεται με τη βοήθεια των λαβίδων βλέποντας το χειρουργικό πεδίο στην οθόνη. Υπάρχει δυνατότητα μεγέθυνσης του χειρουργικού πεδίου – πλεονέκτημα έναντι του ανοικτού χειρουργείου. Πλεονέκτημα επίσης αποτελούν οι πολύ μικρές τομές και ο πολύ μικρότερος χρόνος ανάρρωσης σε σχέση με τη λαπαροτομή.
Η ρομποτική είναι εξέλιξη της λαπαροσκόπησης. Η επέμβαση διενεργείται πάλι με μικρές τομές στο δέρμα. Εισάγεται αέριο στην κοιλιά. Εισάγεται πάλι η κάμερα από τον ομφαλό, η οποία απεικονίζει το χειρουργικό πεδίο τρισδιάστατα σε κονσόλα δίπλα από τον ασθενή. Τις λαπαροσκοπικές λαβίδες τις κρατά στην κοιλιά της ασθενούς το ρομποτικό μηχάνημα και τις χειρίζεται ο χειρουργός από την κονσόλα. Ο χειρουργός εισάγει το κεφάλι του στην κονσόλα, έχει τρισδιάστατη εικόνα και δυνατότητα μεγάλης μεγέθυνσης του χειρουργικού πεδίου. Έχει μεγάλη ευχέρεια κινήσεων, αφού δεν κρατάει τις λαβίδες και το ρομποτικό σύστημα Da Vinci μεταφράζει όλες τις κινήσεις των χεριών του, σε μικρότερες ακριβείς τις οποίες και μεταδίδει με ακρίβεια στις χειρουργικές λαβίδες που βρίσκονται στην κοιλιά της ασθενούς. Έτσι διεκπεραιώνονται τα δύσκολα και απαιτητικά χειρουργεία που θα κατέληγαν πιθανόν σε ανοικτά χειρουργεία αν αποπειράτο άλλη μέθοδος. Όπως ινομυωματεκτομή σε πολλαπλά η ευμεγέθη ινομυώματα η σε δύσκολες θέσεις πρόσβασης τους. Δύσκολες υστερεκτομές λόγω μεγάλου μεγέθους μήτρας ή όταν προυπάρχουν άλλα χειρουργεία στην κοιλιά που καθιστούν το συγκεκριμένο χειρουργείο δύσκολο. Στήριξη κόλπου σε προπτώσεις μήτρας -κόλπου-ουροδόχου κύστης ή ακόμα σε πιο δύσκολες περιπτώσεις που απαιτειται στήριξη του κόλπου μετα από πρόπτωση του κολοβώματος του κόλπου μετά από προηγηθείσα υστερεκτομή. Εξειδικευμένα χειρουργεία για καρκίνο τραχήλου και ενδομητρίου με λεμφαδενικούς καθαρισμούς.
Τηλεφωνήστε μας
+357 22 476889
Βρείτε μας
American Medical Center
Σπύρου Κυπριανού 215, 2047, Στρόβολος, Λευκωσία, Κύπρος
Ώρες Λειτουργίας
Δε, Τετ, Παρ: 8:00 - 20:00
Τρ: 8:00 - 17:00
Πε: 8:00 - 14:00
